M.D. Dr. Andrei Marinescu, ENT консультант, Winnenden, Germany
Пациенты и методы: Было проведено лечение у 31 пациента с привычным храпом и 5 пациентов с синдромом обструктивного апноэ сна (ОСАС) методом Радиоволновой Объемной Редукции (RaVoR) за период 3 года. Интенсивность храпа оценивалась по числовой аналоговой шкале (ЧАШ; от «0» – пациент больше не храпит, до «4» – пациент храпит как раньше), которая заполнялась партнером до и после операции через 6 месяцев и через 2 года.
Результаты: храп уменьшился у 31 (86%) пациента (ЧАШ 1-2), а у 10 пациентов (28%) храп прекратился совсем, в соответствии на что указывали их партнеры.
Заключение: метод Радиоволновой Объемной Редукции (RaVoR) при помощи ЛОР-набора Sutter является эффективным и безопасным методом для лечения храпа и некоторых случаев ОСАС.
Радиочастотная энергия эффективно применяется для редукции объема ткани на протяжении некоторого времени. Для этого используются как монополярные, так и биполярные хирургические системы. С помощью этих систем возможно добиться уменьшения в объеме носовой раковины [1-3], корня языка [4], а также сокращения в объеме и уменьшения подвижности мягкого неба [5].
Орально-лингвальное применение радиочастотной энергии при храпе и синдроме обструктивного апноэ сна (ОСАС) – относительно новый метод, который базируется на применении повторной монополярной коагуляции структур. Некоторые исследователи (Powell et all., 1997) отметили хорошие результаты от его применения. Однако из литературы известны и случаи осложнения после применения, особенно в области корня языка [5, 6, 9, 10]. Отмеченные недостатки метода (длительность процедуры, затраты на операцию, монополярная коагуляция) были определяющими факторами, которые способствовали разработке собственной терапевтической программы по применению оригинальных биполярных электродов.
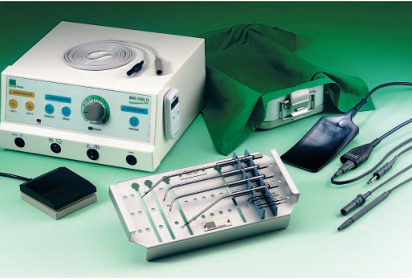
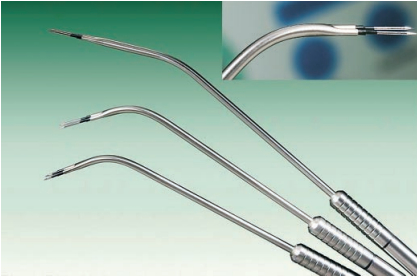
Многоразовые биполярные электроды (Рис. 1), изготовленные с учетом специфической анатомии, предназначены для использования с современным радиочастотным устройством (Рис. 2) и являются частью специального ЛОР-набора. Примененный разработчиком метод биполярной Радиоволновой Объемной Редукции [11, 12] разработан с учетом предшествующих работ по использованию радиочастотной энергии для лечения храпа. С другой стороны, метод базируется на многолетних экспериментах по проведению биполярной Радиоволновой Объемной Редукции для воздействия на носовые раковины (лечение вазомоторных ринитов, храпа) и небные миндалины (лечение хронических тонзиллитов), а также на важных анатомических, физиологических и патогистологических данных [13-22].
Радиоволновой Объемной Редукции (RaVoR) был применен в амбулаторных условиях у 36 пациентов с января 2000 г. по март 2003 г. Из них 31 пациент был с первичным храпом (без асомнии и сонливости) и 5 пациентов с ассоциированным синдромом обструктивного апноэ сна (ОСАС) с остановками дыхания во время сна, 1 стадии по Lugaresi [24] ( без сердечнососудистых, сердечно-легочных и/или неврологических заболеваний/симптомов, индекс апноэ/гипапоноэ (АГИ, число обструкций в час)< 33) (Таб. 1).
|
Таблица 1. Общие данные |
|
|
Кол-во пациентов |
36 |
|
Возраст (средне статистический показатель) |
44 |
|
Возрастной диапазон |
25-71 |
|
Пол (муж), кол-во людей (%) |
32 (88,8%) |
|
Индекс массы тела (средне статистический показатель) |
27, 5 ± 5 |
|
Числовая аналоговая шкала |
~ 3,3 |
|
Количество радиочастотных вмешательств - х1 в 33 из всех случаев - х 1 в 4 из всех случаев |
88,8 % 11,2 % |
|
Дополнительные манипуляции - пластика и коррекция носовой перегородки - частичная увулектомия - увулопластика |
8 2
|
Индекс массы тела (ИМТ) был оценен только у 24 пациентов и составил в среднем 27,5. Процедура воздействия радиочастотной энергией не проводилась у одного пациента из-за ятрогенного рубцевания в области ротоглотки с потенциальным риском функциональной недостаточности мягкого неба. Четырем пациента радиочастотное воздействие не проводилось на носовые раковины из-за имеющихся ятрогенных дефектов носовой перегородки после конхотомии (частичное или полное удаление слизистой оболочки носа) или пациентам после лечения лазером. Для проведения процедуры использовался радиочастотный генератор BM-780 II (производство компании Sutter Medizintechnik GmBH).
|
Таблица 2. Указания областей применения радиочастоты |
|
|
Зона приложения радиочастотной энергии |
Количество пациентов |
|
Мягкое небо и носовая полость |
29 |
|
Мягкое небо |
4 |
|
Носовая полость, основание языка и мягкое небо |
2 |
|
Носовая полость и основание языка |
1 |
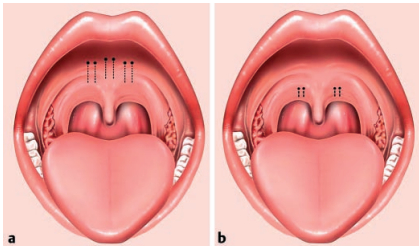
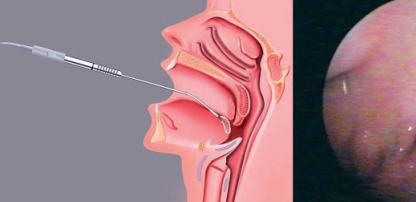
Радиочастотная энергия (Таб. 2) подавалась в «режиме 2» на мягком небе по 3 местам вкола (Рис. 3а) соответственно на 9 секунд (54 Дж) и в заднем своде по 2 местам вкола (Рис 3в) на 3-5 секунд (примерно 32 Дж); в носу в 2 местах на 7-9 секунд (42-54 Дж) и на языковых миндалинах (Рис.4) в 2 местах на 7-9 секунд (42 Дж).
Все пациенты оперировались в амбулаторных условиях под местной анестезией. Как анестезирующее средство использовался ксилен 1% с адреналином 1:200000, аэрозоль оксибупрокаина гидрохлорида, новезин (Wander) 1%, максимально использовался спрей тетракаин / гингикаин Д. Пациентам назначали болеутоляющие средства (метамизол) и содержащий кортизон назальный спрей (для орального применения).
Профилактическое, послеоперационное системное применение антибиотика от 5 до 7 дней проводилось только у пациентов при лечении миндалин. Благодаря применению радиочастотной энергии у 8 пациентов было исправлено искривление носовой перегородки.
Пациенту с раздвоенным небным язычком (увулой) и, вероятнее всего, с субмукозной волчьей пастью была произведена пластика на увулы. После применения радиочастотной объемной редукции 2-м пациентам была произведена частичная увулотомия (лечение храпа путем иссечения сегмента язычка) из-за чрезмерно длинной увулы.
Как правило, у пациентов обнаруживали носовую (88,9%) и/или задненебную (33%) гипертрофию с окклюзией воздушных путей (Таб. 3). При этом сначала был исключен синдром обструктивного апноэ сна (СОАС) тяжелой степени (апноэ/гипапоноэ индекс > 50, индекс насыщения кислородом ≥ 25, симптомы гипоксии, осложнения), так же как и основные системные заболевания (гипертония, сахарный диабет, сердечнососудистые и сердечно-легочные заболевания, диатезы). Относительно классификации степени тяжести синдрома обструктивного апноэ сна (СОАС) использовались, кроме вышеназванной, классификации по Simmons [25], Viner et all [24], Tami et all [26], Friberg at all [17]. У пациентов с легкой или умеренной степенью синдрома обструктивного апноэ сна в этой исследовательской группе значения индекса апноэ/гипапноэ были <10-30, а индекса насыщения кислородом < 15-20.
|
Таблица 3. Данные предоперационного обследования. |
||
|
Диагноз |
Кол-во пациентов |
% 100%=36 |
|
Гипертрофия носовых раковин |
32 |
88,9 |
|
Гипертрофия мягкого неба |
12 |
33,3 |
|
Ярко выраженный сосудистый рисунок на поверхности мягкого неба |
10 |
27,8 |
|
Нормальное состояние мягкого неба |
10 |
27,8 |
|
Обструктивное отклонение перегородки |
8 |
22,2 |
|
Гипотензия мягкого неба |
7 |
19,4 |
|
Чрезмерно длинный небный язычок (контакт с языком) |
5 |
13,9 |
|
Гипертрофия заднего неба |
4 |
11,1 |
|
Гипертрофия языковых миндалин |
4 |
11,1 |
|
Раздвоение язычка (увулы) |
2 |
5,6 |
|
Ранее сделанные операции на перегородке |
3 |
8,3 |
|
Ятрогенное искривление перегородки |
1 |
3 |
|
Ранее сделанное удаление оболочки носа |
1 |
3 |
|
Предварительное лечение лазером |
1 |
3 |
|
Ятрогенная ампутация язычка с рубцеванием ротоглотки |
1 |
3 |
Пациенты с сильным ожирением, принимающие успокоительные средства, никотинозависимые, употребляющие алкоголь, в данную группу не принимались. Пациентам с обструктивной гипертрофией небных миндалин радиочастотное воздействие на миндалины не проводилось. Все пациенты подвергались стандартному предоперационному обследованию (обследование ротоглотки и пальпация слизистой оболочки, эндоскопия носа, трансназальная эндоскопия носоглотки в положении сидя и лежа, фаринго- и ларингоскопия, мазок, рентген шейных позвонков, рентген полости носа).
В зависимости от показаний (рефлюкс, бронхит, астма, дисгнатия) дополнялись и проводились по мере надобности пульмонологические, неврологические, терапевтические или челюстно-лицевые ортопедические исследования.
У пациентов с анамнестическим подозрением на наличие расстройства дыхания во время сна (n=12) для исключения синдрома апноэ проводилась полисомнография и другие амбулаторные скрининги совместно с пульмонологическими лабораториями сна.
Эффективность применения радиоволновой энергии был оценен на основании эндоскопических (латеро-латеральная и краниокаудальная, точнее передне-заднее расширение глоточного пространства, увеличение увулы, глоточная поверхность мягкого неба, подтяжка тканей неба, сокращение объема мягкого неба, носовой раковины и миндалин) или объективных клинических параметров (риноманометрия, сомнография).
Анатомические пропорции ротоглотки документировались и качественно анализировались после трансназальной и трансоральной видеоэндоскопии в предоперационный и послеоперационный периоды.
Громкость храпа оценивалась посредством сравнительной шкалы пациентами и их партнерами по сну в предоперационный (Таб.4) и послеоперационный периоды (Таб.5).
Информация об изменении интенсивности храпа (продолжительность, частота), точнее говоря, о громкости храпа собиралась у пациентов путем прямого и косвенного опроса.
|
Таблица 4. Предоперационная оценка храпа |
|
|
Оценка |
Состояние пациента перед операцией |
|
1 |
Пациент похрапывает время от времени. Иногда мешает партнеру. |
|
2 |
Пациент постоянно храпит. Явно мешает партнеру. |
|
3 |
Пациент громко храпит. Партнер не может спать. |
|
4 |
Пациент очень громко храпит, так что партнер вынужден спать в отдельной комнате. Иногда храп слышен даже в соседней комнате. |
|
Таблица 5. Послеоперационная оценка храпа |
|
|
Оценка |
Состояние пациента после операции |
|
0 |
Пациент больше не храпит |
|
1 |
Пациент храпит гораздо тише или только иногда. |
|
2 |
Пациент постоянно храпит, но гораздо тише |
|
3 |
Пациент неизменно громко храпит, но дышит гораздо лучше. |
|
4 |
Пациент без изменений: громкий храп. |
Все пациенты находились под наблюдением 24 часа в сутки неделю и приблизительно один месяц после операции. Спустя 4-6 месяцев в 22 случаях производилась видеоэндоскопия (Таб.6).
|
Таблица 6. Последующее наблюдение |
||
|
Тип исследования |
Интервал |
Кол-во пациентов |
|
Исследования (эндоскопия, осмотр с зеркалом) |
24 часа 1 неделя 3-4 недели |
Все |
|
Риноманометрия Видеоэндоскопия |
4-6 месяцев |
22 |
|
Телефонный опрос |
6 месяцев 1 год |
Все |
|
Оценка состояния |
6 месяцев (10 пациентов) 1 год (17 пациентов) 2 года (5 пациентов) |
32 |
|
Сомнография |
4-6 месяцев |
3 |
Значительные местные изменения у пациентов выявлены не были. Проведенные спустя 4-6 месяцев контрольные исследования и оптический осмотр выявили изменения: расширение ротоглоточного сужения до 3-4 мм. Пациентам в бодрствующем состоянии в положении сидя особенное внимание уделялось контактам увула/язык, миндалины /надгортанник, небная занавеска/задняя стенка зева (Таб.7).
|
Таблица 7. Видеоэндоскопическая оценка анатомического состояния ротоглотки до и после радиочастотного вмешательства. |
|||
| > |
до |
после |
|
|
Контакт увулы с языком |
Есть (n=3) |
Есть (n=1) |
Нет (n=2) |
|
Языковые миндалины – контакт с эпиглотисом |
Есть (n=3) |
Нет (n=3) |
|
|
Контакт неба с задней стенкой глотки |
Есть (n=10) |
Есть (n=3) |
Нет (n=7) |
|
Эктазия ротоглотки |
Неизменный (n=5) |
Расширенный (n=8) |
|
|
Назо-велярное расширение |
Неизменный (n=2) |
Расширенный (n=10) |
|
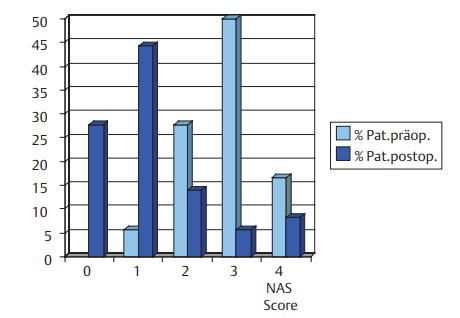
В 86% случаев было отмечено уменьшение храпа (по сравнительной таблице, после операции составил ≤2 баллам). 27,8 % пациентов (10 из 36) после проведенного лечения больше не храпели. 44,4 % (16 из 36) начали храпеть тише или только время от времени. Опрос показал у пациентов уменьшение интенсивности храпа в 30% случаев (11 из 36) и интенсивности храпа у 69% (25 из 36).
В 2 случаях при синдроме обструктивного апноэ сна радиоволновая объемная редукция на интенсивность храпа не повлияла, однако было отмечено, что индекс апноэ/гипапоноэ достаточно снизился (с 22 до 17 и с 25 до 21). Все излеченные с помощью радиоволновой энергии пациенты с синдромом обструктивного апноэ сна (n=5) стали субъективно и объективно дышать легче (риноманометрия – 3 случая, функции легких – 2 случая).
Послеоперационный период протекал гладко. Осложнений отмечено не было. Отмечался умеренный непродолжительный (длительностью от 1 до 3 дней) отек неба. В связи с этим отмечалось незначительное затруднение при глотания (дисфагия). Нормой также было чувство жжения в области корня языка после лечения языковых миндалин. При воздействии энергией на область задней небной занавески и корня языка время от времени встречались незначительные поражения слизистой оболочки. Но, как правило, спустя уже 2 недели эти небольшие изъявления проходили.

ПОДПИСАТЬСЯ НА РАССЫЛКУ